Indice:
- Ischemia coronarica: che cos’è
- Quali sono le cause e i fattori di rischio dell’ischemia coronarica
- Riconoscere i sintomi
- Diagnosticare l’ischemia coronarica
- La terapia più adeguata
Ischemia coronarica: che cos’è?
L’ischemia coronarica, patologia conosciuta anche col termine medico di “cardiopatia ischemica”, comporta un importante stato di sofferenza del muscolo cardiaco causato – come suggerisce il termine stesso – da un ridotto apporto di sangue ossigenato indotto, nella maggior parte dei casi, da un’occlusione delle arterie coronarie.
Le arterie coronarie costituiscono il principale sistema attraverso il quale il muscolo cardiaco viene irrorato. Grazie a questi vasi, il sangue, ossigenato dal passaggio nel circolo polmonare, giunge al cuore.
Queste arterie, per cause che indagheremo successivamente, possono andare incontro ad un’occlusione, che genera ischemia: una diminuzione o addirittura una interruzione dell’apporto di sangue ad un determinato distretto corporeo, il cuore, in questo caso.
Il tessuto colpito da ischemia si troverà a far fronte ad un ridotto apporto di ossigeno, ad un ridotto apporto di nutrienti e all’impossibilità di eliminare le sostanze di scarto, come accade fisiologicamente.
Questa situazione provocherà una forte sofferenza a carico dei tessuti interessati, i quali – se sottoposti ad ischemia per lungo tempo – possono anche essere profondamente compromessi nelle loro funzionalità.
Quali sono le cause e i fattori di rischio dell’ischemia coronarica?
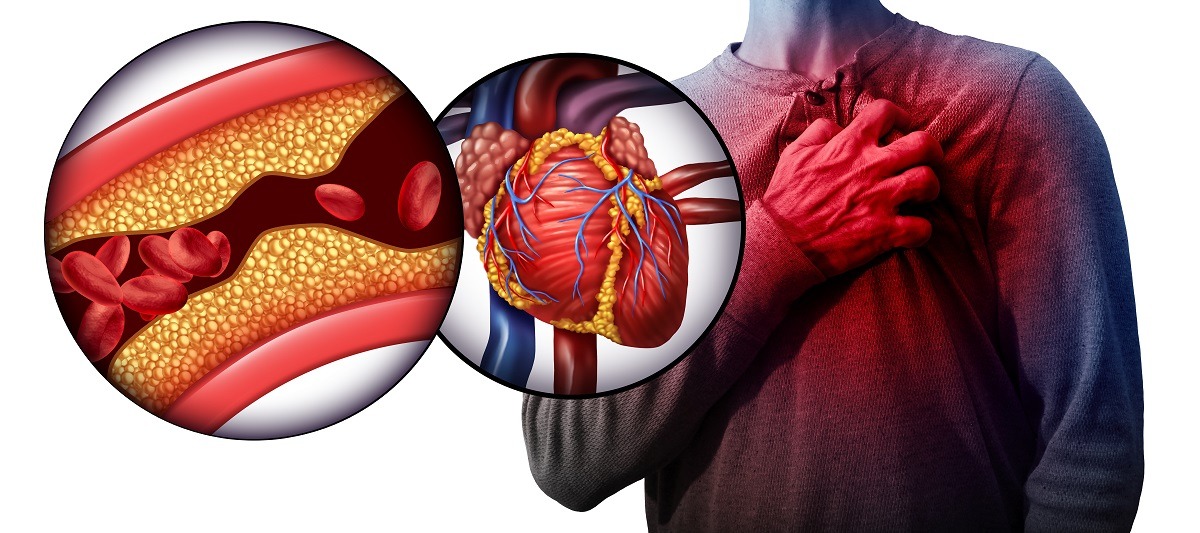
Andando ad indagare le cause dell’ischemia coronarica, ci si soffermerà su quelle che sono responsabili dell’occlusione delle arterie coronarie. Questa occlusione – nota, più genericamente, col termine di coronaropatia – riconosce nell’aterosclerosi la sua causa principale.
Con aterosclerosi, si indica quella patologia degenerativa a carico della parete del vaso che porta ad un accumulo di colesterolo ed altre sostanze in questa sede. I vasi interessati vedono diminuire progressivamente il loro lume e l’elasticità delle loro pareti. Il sangue, dovendo passare attraverso un canale più stretto e rigido del normale, aumenta la sua pressione, mettendo a rischio l’integrità dell’arteria stessa che, se lesa, potrebbe favorire la formazione di trombi.
I trombi sono una massa di materia ematica coagulata che, viaggiando all’interno dei vasi sanguigni, possono raggiungere le arterie coronarie, andando ad occluderle parzialmente o completamente. Come già spiegato, l’occlusione è la principale causa di ischemia coronarica.
Tra i fattori di rischio che possono indurre allo sviluppo di un’ischemia coronarica si riscontra l’ipertensione (pressione alta), ipercolesterolemia, trigliceridi elevati, età avanzata, fumo di tabacco, diabete mellito, obesità e alcune malattie infiammatorie.
Ischemia coronarica: riconoscere i sintomi
Riconoscere la sintomatologia legata ad un’ischemia coronarica potrebbe non essere semplice ed immediato. I sintomi sono, infatti, poco specifici e molto simili ad altre condizioni che possono interessare il muscolo cardiaco.
In ogni caso, uno dei primi sintomi ad essere avvertito dal paziente, è un fastidio o un dolore a livello del torace. L’ischemia coronarica inizia, infatti, a manifestarsi con una fitta al petto che compare improvvisamente, in genere accompagnata da un senso di oppressione nella medesima area del corpo.
Sintomi secondari dell’ischemia coronarica possono essere la mancanza di fiato, la sudorazione eccessiva, l’improvviso dolore alla spalla e/o al braccio sinistro, sensazione di affaticamento, svenimento, dispnea, nausea, senso d’ansia improvviso e vomito.
La gravità e la durata dell’ischemia coronarica determinano la reversibilità o meno del danno che il tessuto subisce a causa della mancanza di ossigeno. Si stima che il muscolo cardiaco – o una sua parte – possa sopportare una riduzione di ossigeno e di nutrienti per un tempo che va dai 20 ai 360 minuti, a seconda della quantità di sangue che il muscolo riesce a ricevere per altre vie. Dopo questo lasso di tempo, il tessuto cardiaco va in necrosi, perdendo la sua funzione fisiologica. Le cellule in necrosi sono da considerarsi completamente irrecuperabili e – al loro posto – viene a formarsi del tessuto cicatriziale fibroso ed inerte.
Diagnosticare l’ischemia coronarica
Quando si avvertono i sintomi appena descritti e si ha il sospetto di un’ischemia coronarica in corso, è necessario recarsi tempestivamente al pronto soccorso per essere visitati da uno specialista. Qui, dopo il triage, un medico cardiologo prenderà in esame il caso, iniziando con l’esecuzione di un’accurata anamnesi del paziente. Indagare riguardo il stile di vita, le sue abitudini e la sua storia medica personale e familiare aiuterà il professionista nella formulazione di una corretta diagnosi.
L’anamnesi sarà seguita dalla richiesta – da parte del cardiologo – dell’esecuzione di una serie di esami diagnostici, tra i quali l’elettrocardiogramma, l’ecocardiogramma, le analisi del sangue ed, eventualmente, l’angioTAC coronarica.
L’elettrocardiogramma è un test che rileva e registra l’attività elettrica del cuore e che permette di visualizzare eventuali anomalie nel battito riconducibili ad un’ischemia coronarica in corso. L’ecocardiogramma è una ecografia del cuore utile a mostrare eventuali alterazioni dovute all’ischemia e all’occlusione coronarica. Le analisi del sangue, durante un’ischemia coronarica, sono fondamentali per rilevare la presenza di alcune sostanze che vengono rilasciate in maniera specifica dal muscolo cardiaco quando vi è una necrosi delle sue cellule. L’angioTAC coronarica è un esame con mezzo di contrasto che permette di studiare la circolazione sanguigna all’interno delle coronarie, così da poter individuare eventuali ostruzioni presenti.
Ischemia coronarica: la terapia più adeguata
Maggiore sarà il tempo passato dall’inizio dell’ischemia coronarica, più sarà concreta la possibilità che il muscolo vada incontro ad un deterioramento progressivo, fino alla necrosi. Intervenire tempestivamente è il modo migliore per cercare di ripristinare la funzionalità del muscolo cardiaco e ciò sarà possibile soltanto ripristinando il corretto flusso ematico nelle coronarie, così da irrorare nuovamente il tessuto con ossigeno e nutrienti.
La terapia farmacologica prevede l’uso di farmaci anticoagulanti come l’eparina o antiaggreganti piastrinici come l’aspirina per inibire la coagulazione del sangue e fluidificarlo, rendendolo così meno incline a formare ulteriori coaguli. Potranno poi essere somministrati anche trombolitici per sciogliere il trombo che blocca il flusso ematico nelle coronarie in direzione del cuore.
Se opportuno, potrebbero essere somministrati anche beta-bloccanti, ACE-inibitori e antagonisti del recettore dell’angiotensina II per cercar di ridurre la pressione arteriosa.
La terapia farmacologica potrebbe però non essere sufficiente a risolvere l’ischemia coronarica in atto. A seconda delle condizioni cliniche, il paziente potrebbe essere sottoposto ad intervento chirurgico.
Verrà eseguita un’angioplastica coronarica con stenting coronarico al fine di dilatare le coronarie ostruite, così da permettere al sangue di fluire nuovamente in direzione del cuore. Questa procedura viene eseguita mediante l’inserimento di un catetere dotato di una punta a palloncino che viene gonfiato in corrispondenza dell’ostruzione per dilatare l’arteria coronaria e ripristinare il flusso. Successivamente, con l’ausilio di un filo guida, viene inserito e posizionato lo stent che, una volta sgonfiato il palloncino, rimarrà in posizione evitando che l’arteria si chiuda nuovamente.
In alternativa, potrà essere eseguito un intervento di bypass coronarico, utile per creare una nuova via di passaggio del sangue, alternativa a quella che risulta occlusa.