La visita viene effettuata da un unico specialista, l’otorinolaringoiatra, il quale valuterà lo stato di salute dei vari comparti anatomici, tenendo conto della situazione attuale del paziente e della sua storia clinica
La visita otorinolaringoiatrica ha l’obiettivo di verificare la presenza o meno di patologie acute o croniche a carico dell’orecchio, del naso e/o della gola. Pur trattandosi di organi distinti dal punto di vista anatomico, essi appaiono strettamente interrelati sotto il profilo funzionale e possono pertanto essere interessati da patologie associate, come infezioni, infiammazioni o, nei casi più gravi, tumori. Per le ragioni fin qui esposte, la visita completa viene effettuata da un unico specialista, l’otorinolaringoiatra, il quale valuterà lo stato di salute dei vari comparti anatomici, tenendo conto della situazione attuale del paziente e della sua storia clinica.
In modo particolare, nell’ambito dell’otorinolaringoiatria:
- l’otologia analizza l’orecchio e le anomalie ad esso correlate (orecchio esterno, medio e interno)
- la rinologia riguarda sia il naso sia la rinofaringe con tutte le patologie ad essa collegate (flogistiche, infettive o neoplastiche)
- la laringologia si occupa della laringe, per valutare deficit di funzione sia fonatoria sia deglutitoria, oltre che eventuali patologie flogistiche, infettive o neoplastiche.
Indice
Sintomi
Chi richiede una visita con l'otorinolaringoiatra può presentare una sintomatologia di vario tipo:
- dolore persistente alla gola e/o sensazione di corpo estraneo in gola;
- abbassamento persistente della voce
- sensazione di naso tappato e difficoltà a respirare correttamente
- ronzii nelle orecchie
- acufeni (rumori e fruscii percepiti anche in situazioni di completo silenzio)
- sensazione di orecchio tappato
- ipoacusia (riduzione o perdita dell’udito)
Infine, dal momento che il sistema vestibolare situato nell’orecchio interno è responsabile dell’equilibrio, altri sintomi che devono far propendere per una visita di questo genere sono:
- incertezza posturale
- vertigini
- sensazione di sbandamento.
Come si svolge la visita
La visita otorinolaringoiatrica, non invasiva e indolore, raramente supera la durata di trenta minuti e prevede l’uso di strumentazione idonea all’analisi dei vari distretti di competenza.
Tipicamente essa si compone di due fasi: una più di tipo conoscitivo e un’altra di carattere prettamente diagnostico.
La fase conoscitiva
La prima fase inizia con un’anamnesi completa della situazione clinica del paziente, attraverso un colloquio volto ad analizzare:
- quali sono i sintomi accusati, indagando in modo particolare quando sono cominciati, se ricorrenti o manifestatisi per la prima volta
- le abitudini di vita, come ad esempio l’alimentazione, l’uso di fumo o alcol
- il livello di attività fisica e sedentarietà
- il tipo di lavoro svolto
- eventuali interventi chirurgici
- l’assunzione o meno di farmaci
- le patologie pregresse
- le malattie presenti in famiglia
Inoltre, in questa prima fase, il medico visionerà gli esami medici (ematochimici o di diagnostica per immagini) eventualmente forniti dal paziente stesso.
La fase diagnostica
Dopo questa prima fase conoscitiva, la visita prosegue con il riscontro delle cause del problema, attraverso una serie di controlli specifici:
- ispezione e palpazione del collo (con riguardo a tiroide, linfonodi, osso ioide, cartilagini laringee, ghiandole salivari) per verificare la presenza di tumefazioni ed eventuali masse anomale
- ispezione del cavo orale e dell’orofaringe, per la valutazione di tutte le parti presenti a questo livello, come ad esempio mucosa, lingua, tonsille e palato. Avviene con l’uso dell’abbassalingua che, se usato in modo corretto, non provoca il fastidioso riflesso del conato
- ispezione della laringe e dell’ipofaringe, tramite laringoscopia, che può essere sia diretta che indiretta. La prima viene eseguita attraverso l’uso di una strumentazione particolare, mentre la seconda richiede solo una fonte luminosa e uno specchio laringeo e può pertanto avvenire in un qualsiasi ambulatorio medico
- esplorazione della parte interna del naso attraverso la rinoscopia, eseguita con lo speculo nasale e con un sottile endoscopio a fibre ottiche che consente di visualizzare a monitor tutte le strutture interne, come le cavità paranasali e la rinofaringe, porzione posteriore situata tra naso e gola, dove sono situate le adenoidi e le tube di Eustachio
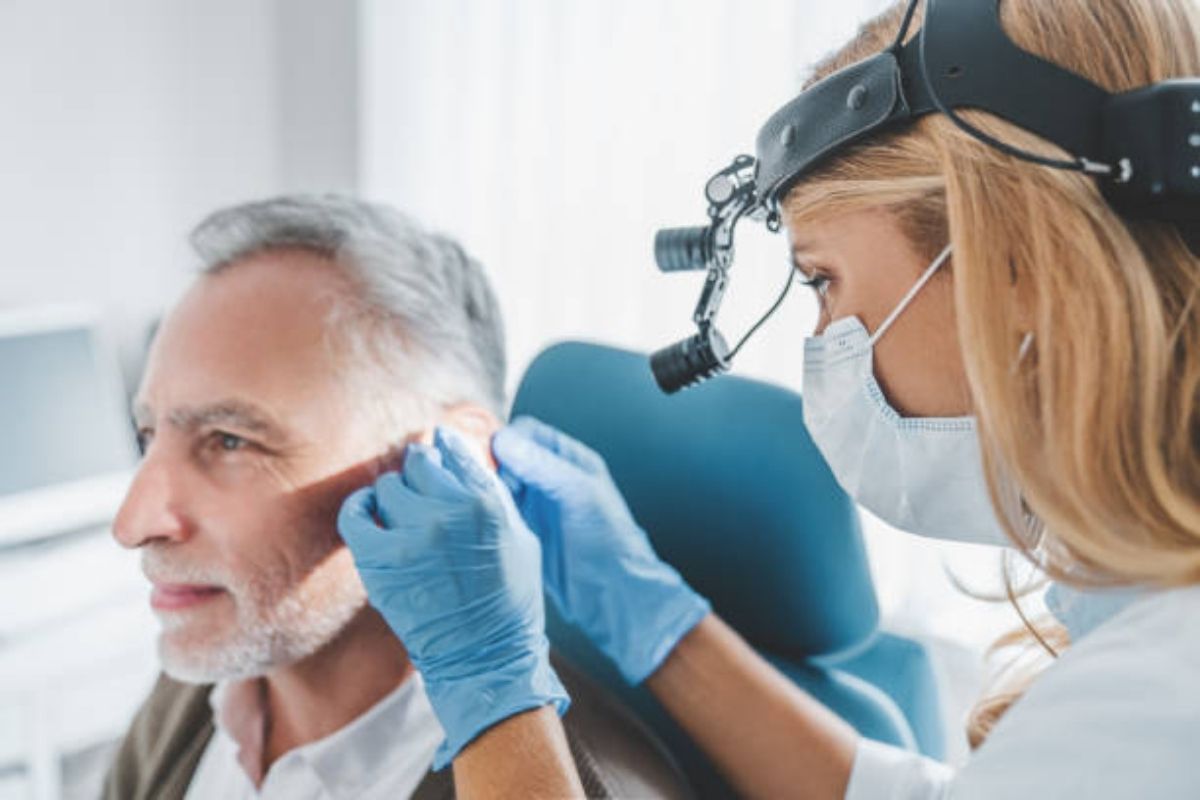
- analisi della membrana timpanica e del condotto uditivo esterno attraverso l’otoscopia; quest’ultima può essere eseguita con semplice otoscopio elettrico, oppure attraverso il video-otoscopio, esame endoscopico a fibre ottiche che consente di visualizzare a monitor e analizzare le diverse strutture dell’orecchio;
Secondo il parere del medico e a seguito di quanto emerso dai primi controlli, il paziente potrà essere sottoposto a ulteriori analisi diagnostiche:
- esame audiometrico tonale, per valutare la “soglia minima di udibilità”, quindi accertare eventuali diminuzioni della capacità uditiva; si tratta di un’analisi della durata di pochi minuti, completamente indolore, durante la quale il paziente indossa cuffie attraverso cui ascoltare rumori di diversa intensità
- esame impedenzometrico, spesso collegato all’esame audiometrico, dura anch’esso pochi minuti ed è assolutamente indolore; una piccola sonda viene inserita nell’orecchio del paziente per analizzare l’elasticità del timpano e la funzionalità della catena di ossicini responsabili della trasmissione del suono
- esame vestibolare, della durata di circa 30 minuti, ha il fine di valutare il sistema responsabile dell’equilibrio. Può essere eseguito con varie metodiche di esecuzione (Rotatoria, Calorica, ecc).
Per quanto concerne un’eventuale fase propedeutica alla visita otorinolaringoiatrica, non si richiedono particolari misure da parte del paziente, tranne nel caso di esame vestibolare che può richiedere il digiuno di qualche ora.
Ad ogni modo, per una raccolta più esaustiva di informazioni, è consigliabile prepararsi alla visita portando con sé eventuali referti di visite ed esami precedenti.
Diagnosi
I disturbi che più comunemente vengono curati dall’otorinolaringoiatra sono:
- otite, ovvero un’infiammazione dell’orecchio, solitamente provocata da batteri, virus o funghi ma che può anche avere causa allergica. Si presenta con dolore alle orecchie, sensazione di orecchie tappate, percezione di fischi o ronzii, in alcuni casi febbre. Questa patologia può interessare l’orecchio esterno (otite esterna) o l’orecchio medio (otite media). L’otite esterna tipicamente è causata da contatti con acque sporche o da piccole ferite, dovute anche a banali operazioni di pulizia. L’otite media spesso è una complicazione di infezioni alle vie respiratorie superiori
- labirintite (altrimenti detta otite interna). E’ un’infiammazione dell’orecchio interno che provoca vertigini gravi, generalmente associate a nausea e/o vomito, problemi di udito, certe volte febbre e dolore all’orecchio. Quando questo tipo di infiammazione è provocata da batteri prende il nome di labirintite purulenta o suppurativa
- perforazione del timpano, solitamente derivante da un’otite media. I sintomi possono essere un dolore improvviso all’orecchio (con eventuale annesso sanguinamento), riduzione dell’udito e/o percezione di fruscii. È importante intervenire tempestivamente per evitare complicazioni
- acufene, fenomeno per cui si percepisce un ronzio o tintinnio che nella realtà non esiste, ma è solo presente nelle “orecchie” di chi lo sente. Tra le possibili cause: semplice stress, ma anche problemi di tipo neurologico o legati all’equilibrio
- diminuzione dell’udito, frequente soprattutto dopo i 65 anni, ma che può interessare anche persone giovani a seguito di traumi o infezioni
- sordità congenita o acquisita; la percezione dei suoni può essere alterata a causa di disturbi nella conduzione del suono (a livello dell’orecchio esterno o dell’orecchio medio), deficit sensoriali (incapacità di convertire il suono in segnale bioelettrico, interpretabile dal cervello) o deficit neurale (impossibilità di trasmissione dell’informazione uditiva al cervello). Certe volte la sordità è trattabile con un semplice intervento non invasivo (ad esempio se è dovuta a un accumulo di cerume o a infezione), in altri casi si può utilizzare un apparecchio acustico per recuperare almeno in parte la capacità uditiva. È dunque essenziale rivolgersi a un medico quando si percepisce una diminuzione delle capacità uditive, soprattutto se localizzata in un solo orecchio, o quando si notano altri disturbi neurologici come problemi a parlare, a camminare o a masticare
- malattia di Ménière (idrope endolinfatica), che si presenta con forti e frequenti vertigini, accompagnate da nausea e/o vomito, riduzione dell'udito e rumore nell'orecchio. Si pensa sia dovuta a un accumulo eccessivo di liquido nell'orecchio interno
- russamento (roncopatia) e apnee notturne, spesso ascrivibili a ostruzioni delle vie aeree. Circa la metà delle persone affette da roncopatia presenta un disturbo noto come sindrome delle apnee ostruttive nel sonno (OSAS), che può avere complicanze rilevanti. Per questa ragione si consiglia a chi soffre di russamento, anche solo occasionalmente, di effettuare una visita specialistica
- polipi nasali
- setto nasale deviato, per malformazione congenita o acquisita (per esempio in seguito a traumi), che rende difficoltosa la respirazione
- sinusite, cioè l’infiammazione delle cavità nasali e paranasali con produzione di muco infetto e difficoltà respiratorie. Tra le probabili cause ci sono sono infezioni batteriche ricorrenti, la presenza di polipi o la deviazione del setto nasale
- mononucleosi (o mononucleosi infettiva) patologia che comporta forte affaticamento, mal di gola, febbre e rigonfiamento dei linfonodi (ghiandole del sistema linfatico)
- infiammazione delle adenoidi (adenoidite) o delle tonsille (tonsillite), a seguito di infezioni, presenza di sostanze irritanti nell’aria inspirata e allergie; in genere può interessare i bambini sotto gli 8 anni d’età, nei quali le tonsille risultano più sviluppate. I sintomi comprendono difficoltà nella respirazione e/o nella deglutizione, comparsa di placche nella gola, alito cattivo e febbre
- anomalie del palato congenite, cioè labioschisi, palatoschisi e labiopalatoschisi (anche note come labbro leporino). Si tratta di mancate saldature nei tessuti del palato e/o delle labbra che possono avere matrice genetica o derivare da esposizione a radiazioni durante la gravidanza o abitudini della gestante come l’assunzione di farmaci da evitare in gravidanza, fumo o alcol. Queste patologie vengono diagnosticate alla nascita e corrette chirurgicamente entro i primi 6 mesi di vita del bambino in quanto potrebbero comprometterne l’alimentazione, la fonazione e talvolta anche l’appropriata dentizione
- faringiti, tracheiti, laringiti, infiammazioni che possono avere una genesi virale, batterica o allergica. La laringite è facilmente riconoscibile perché provoca abbassamento della voce fino a scomparsa della medesima
- tonsilliti ricorrenti, comunemente di natura infettiva batterica. Le tonsilliti dei bambini non vengono più, come una volta, curate con la tonsillectomia (l’asportazione delle tonsille), a meno che non sia strettamente necessario
- problemi alle corde vocali, con abbassamento della voce, raucedine ricorrente ecc.
- tumori del distretto testa-collo