Indice:
Introduzione
Noto anche come “morte cardiaca improvvisa”, l’arresto cardiaco più che una patologia è una grave situazione d’emergenza che può condurre alla morte immediata dell’individuo. Il cuore della persona che ne viene colpita smette di pompare sangue, e dunque di funzionare: in seguito all’assenza di circolazione sanguigna, il soggetto perde conoscenza e smette di respirare. Solo il tempestivo e lucido intervento del personale sanitario può salvargli la vita.
Sebbene si tratti di due eventi molto seri, entrambi a carico del cuore, arresto cardiaco e infarto cardiaco non vanno confusi. Nel primo caso il paziente perde conoscenza entro pochi secondi, nel secondo può restare cosciente (la perdita di coscienza in corso di infarto cardiaco dipende dall’entità del danno generato dall’ischemia). In entrambi i casi, è assolutamente necessario chiedere immediatamente l’intervento di personale sanitario: in caso di infarto l’intervento del medico sarà rivolto ad “aprire” la coronaria ostruita, generalmente mediante un’angioplastica o la somministrazione di specifici farmaci; in caso di arresto cardiaco dovrà far ripartire il cuore mediante la rianimazione cardiopolmonare.
Più comune con l’avanzare dell’età, l’arresto cardiaco causa in Italia circa 50.000 decessi l’anno (fonte: Ministero della Salute). Il tasso di sopravvivenza è molto limitato: solamente il 2% delle persone che non subiscono un trattamento sopravvivono, un tasso che sale al 50% se le manovre vengono correttamente eseguite entro cinque minuti dal manifestarsi dell’arresto.
Che cos’è l’arresto cardiaco?
L’arresto cardiaco è una situazione d’emergenza, che insorge all’improvviso e che si caratterizza per la cessione dell’attività dell’organo cardiaco. Il sangue smette di circolare, il paziente perde conoscenza e giunge alla morte in circa un’ora dall’inizio dei sintomi se non viene tempestivamente trattato con tecniche rianimatorie specifiche.
A causare l’arresto cardiaco è quasi sempre un’aritmia, e dunque un’alterazione del ritmo cardiaco. Il miocardio, muscolo del cuore che genera gli impulsi per la contrazione di atri e ventricoli, è “gestito” dal nodo seno atriale. È questa la sorgente degli impulsi, e la sua funzione è proprio quella di mantenere normale il ritmo cardiaco (o ritmo sinusale) scandendo la frequenza di contrazione. Quando un’aritmia è presente, il cuore batte più velocemente o più lentamente: in entrambi i casi, la normale funzionalità del cuore viene seriamente compromessa.
L’arresto cardiaco è dunque un’emergenza improvvisa, tre volte più frequente negli uomini rispetto alle donne e capace di condurre alla morte in pochi minuti.
Le cause
La causa dell’arresto è un’aritmia, ma va specificato che non tutte le aritmie conducono a tale evento.
Le aritmie sono numerose e differenti in termini di evoluzione e prognosi. Le bradiaritmie determinano un ritmo cardiaco più lento del normale, le tachiaritmie un ritmo più veloce. Le extrasistoli si caratterizzano per il battito anticipato, e sono spesso prive di rilevanza clinica; la Sindrome di WPW si distingue per tachiaritmie dovute alla presenza di un fascio accessorio che invia l’impulso elettrico in zone anomale del cuore.
Tra le aritmie che più spesso conducono all’arresto cardiaco vi è la fibrillazione ventricolare, in presenza della quale i ventricoli non riescono a generare una contrazione valida e il sangue non viene più pompato verso organi e tessuti.
Le pericolose aritmie responsabili di arresto cardiaco difficilmente insorgono in persone con il cuore sano: generalmente, chi viene colpito da arresto cardiaco, ha già una storia di cardiopatia, ossia di “cuore malato”.
Qui di seguito un elenco delle cardiopatie che possono favorire l’insorgenza di aritmie letali e, quindi, di arresto cardiaco:
- coronaropatie: le coronarie, e dunque i vasi che trasportano il sangue al miocardio, si restringono e si ostruiscono per il deposito di colesterolo. È la prima causa di arresto cardiaco, questa, ed è una delle poche a poter essere oggetto di prevenzione grazie all’adozione di un corretto stile di vita;
- cardiomiopatia dilatativa: il ventricolo sinistro si ingrossa e le pareti del cuore si ispessiscono, aumentando il rischio di aritmie;
- anomalie congenite, a carico delle valvole cardiache o del miocardio: se una delle quattro valvole è difettosa il paziente può incorrere in un’aritmia, così come se il suo cuore è malformato (le anomalie cardiache sono responsabili della quasi totalità degli arresti cardiaci tra bambini e adolescenti);
- sindrome di Brugada: patologia ereditaria, si caratterizza per il parziale malfunzionamento della membrana che riveste le cellule del cuore;
- sindrome del QT lungo: patologia rara, le cellule miocardiche di chi ne soffre presentano una ripolarizzazione ritardata.
Al di là delle patologie congenite, e delle malattie che possono insorgere all’improvviso, l’arresto cardiaco è spesso conseguenza estrema di uno stile di vita poco sono. Hanno infatti più probabilità di ammalarsi di cardiopatia e, quindi, di incorrere in tale evento i soggetti che fumano, non fanno attività fisica e soffrono d’obesità. Altri fattori di rischio sono il diabete, l’ipertensione, l’ipercolesterolemia, l’abuso di alcol, l’uso di cocaina e anfetamina. Aumentano inoltre le probabilità di ammalarsi anche la predisposizione familiare alle coronaropatie, il sesso maschile, l’età avanzata e gli insufficienti livelli di potassio e di magnesio nel sangue. Infine, l’aver avuto in precedenza un arresto cardiaco oppure un infarto incrementa il rischio di sviluppare nuovamente questa temibile complicanza.
I sintomi
In genere, l’arresto cardiaco è solo l’“ultimo atto” di una patologia cardiaca. I sintomi, sebbene abbastanza tipici, possono variare a seconda della patologia cardiaca sottostante.
Nei pazienti terminali l’arresto cardiaco arriva al termine di un lento deterioramento clinico, che li vede boccheggiare a causa di un movimento muscolare involontario (gasping o respiro agonico). In tutti gli altri casi, l’arresto arriva all’improvviso ed è caratterizzato da sintomi quali la perdita di conoscenza, l’assenza di polso e di respiro, il collasso cardiocircolatorio, le convulsioni e la cianosi. Talvolta, nelle fasi iniziali del processo, è possibile avvertire anche:
- vertigini
- tachicardia
- sudorazione
- dolore allo stomaco, al petto, al collo, alle spalle
- nausea o vomito
- convulsioni
- rigidità o flaccidità muscolare
Durante l’arresto cardiaco, tutto succede velocemente. Organi e tessuti non ricevono più sangue, e il primo a soffrirne è il cervello: se non viene eseguita la rianimazione in modo corretto, già dopo 4-6 minuti questo può subire danni permanenti. Difficilmente una persona sopravvive dopo 10 minuti dall’attacco, se non soccorsa adeguatamente.
Diagnosi e trattamenti
In caso di attacco cardiaco, solo un soccorso immediato da parte di personale sanitario altamente specializzato può evitare alla persona danni irreversibili. Priorità del personale sanitario sarà indiscutibilmente quella di salvare la vita al paziente, rimandando eventuali esami diagnostici ad un secondo momento. Nella situazione di emergenza, la “diagnosi” viene effettuata da un monitor cardiaco: se rileva tachicardia ventricolare senza polso o fibrillazione ventricolare si procederà all’utilizzo del defibrillatore; se il monitor rileva asistolia o attività elettrica senza polso non vi è indicazione all’uso del defibrillatore e si tenterà un approccio con farmaci specifici.
Il paziente sopravvissuto ad un attacco cardiaco sarà sottoposto a diversi esami.
- Elettrocardiogramma: applicando degli elettrodi sul torace, si va a misurare l’attività elettrica del cuore (frequenza cardiaca e ritmi cardiaci).
- Esami del sangue: se nel sangue si riversano enzimi di norma presenti solamente nel cuore (enzimi cardiaci), vuol dire che la persona ha subito un’ischemia cardiaca. Altri valori che si vanno a ricercare sono gli elettroliti, per verificare un eventuale loro squilibrio, ma anche la presenza di droghe; viene sempre effettuato anche il dosaggio degli ormoni tiroidei per escludere una condizione di ipertiroidismo, che può facilitare l’insorgenza di un arresto cardiaco.
- Diagnostica per immagini: sebbene la radiografia del torace permetta di individuare eventuali ispessimenti dei ventricoli (spia di una cardiomiopatia dilatativa), si procede generalmente con l’esecuzione di un ecocardiogramma, che consente di studiare le valvole e le aree del miocardio danneggiate.
- È possibile che il medico richieda, durante l’ecocardiogramma o con una TAC, la misura della frazione d’eiezione (quantità di sangue pompata dal ventricolo sinistro): in condizioni di normalità deve attestarsi attorno al 50-55%.
- In alcuni casi selezionati lo specialista cardiologo può richiedere ulteriori approfondimenti strumentali: scintigrafia cardiaca, cardio-risonanza.
Non sempre tali esami forniscono tutte le risposte, ed è necessario dunque procedere con ulteriori indagini più invasive. La coronarografia, condotta attraverso l’introduzione di un catetere, individua i restringimenti delle coronarie; l’esame elettrofisiologico, mediante l’inserimento di elettrocateteri nei vasi sanguigni, misura l’attività elettrica del cuore e va ad individuare la zona in cui si è verificata l’aritmia.
La catena della sopravvivenza
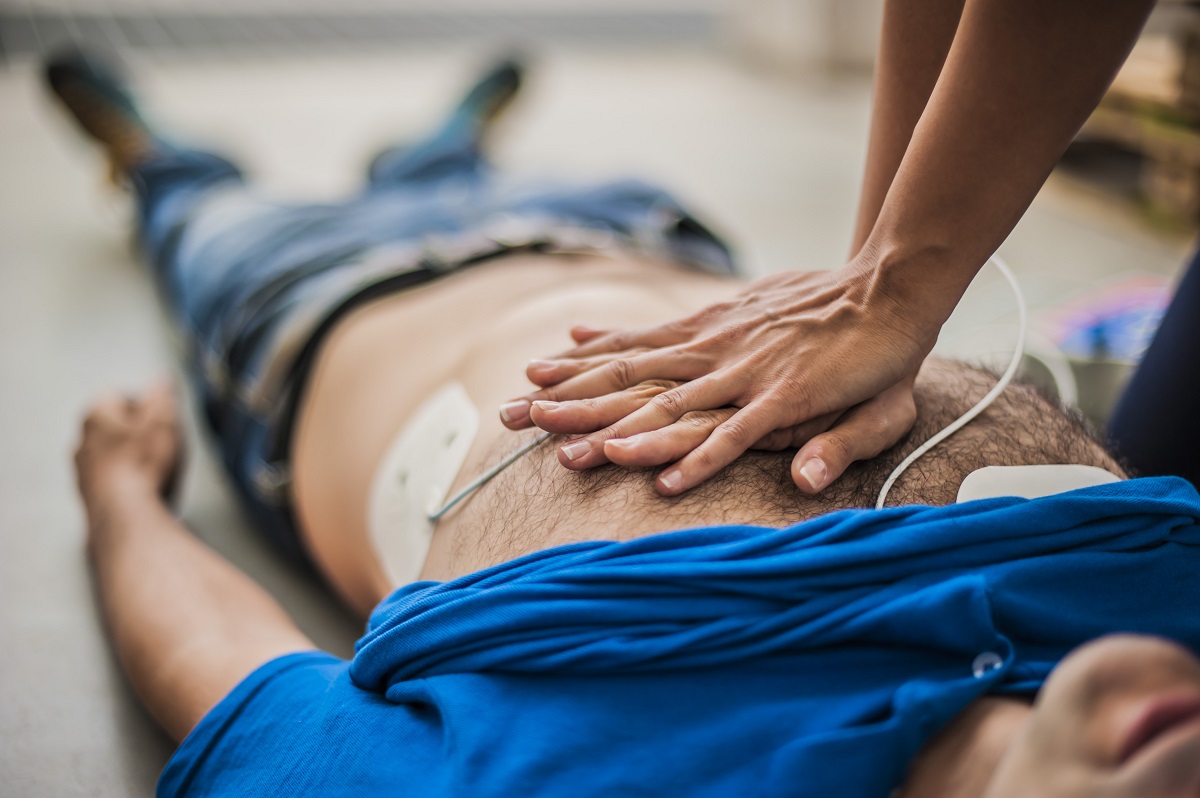
Prima ancora di effettuare una diagnosi, il paziente colpito da arresto cardiaco viene soccorso attraverso una serie di manovre note come “catena della sopravvivenza”. Innanzitutto, è fondamentale che chi assiste ad una scena di emergenza con probabile arresto cardiaco di un soggetto chieda tempestivamente l’intervento di personale sanitario.
Il personale accorso eseguirà una serie di manovre (BLS, Basic Life Support). Prima di tutto valuta la scena, per verificare che non sussistano pericoli (es. corrente elettrica, presenza di monossido di carbonio), e lo stato di coscienza del paziente. Se questo è incosciente, procede con la valutazione dei parametri ABC:
- Airway (vie aeree): è fondamentale accertarsi che l’aria raggiunga i polmoni e che la lingua non si comporti come un ostacolo.
- Breathing (respirazione).
- Circulation (circolazione): la circolazione è presente se ci sono movimenti spontanei, colpi di tosse, respiro.
Se non viene rilevata circolazione sanguigna, è necessario effettuare la rianimazione cardio-polmonare il più rapidamente possibile, con massaggio cardiaco e respirazione artificiale. Il trattamento vero e proprio, nei casi selezionati, consiste nella defibrillazione, effettuata da personale medico.